VIDEO
四個你需要了解的高能量雷射機制:頸部疲勞修復不只靠放鬆 很多人談到「頸部疲勞」,第一個念頭就是「去拉一拉、熱敷一下」?放鬆當然有用,但頸部組織真正卡住的位置,有時候在伸展的觸碰範圍之外。
以《英國達人秀》金按鈕演出廣受矚目的「即將成真火舞團」,讓更多人注意到火舞表演者長期承受的身體負荷。舞台外,每一位表演者的頸部都在承擔一場隱形消耗:長期高強度排練、抬頭追蹤火具的軌跡、快速轉頭配合動作、肩頸維持穩定核心,加上演出前後交感神經長時間高張的狀態。久了之後,頸部不是壞掉了,而是一直沒有真正退火。
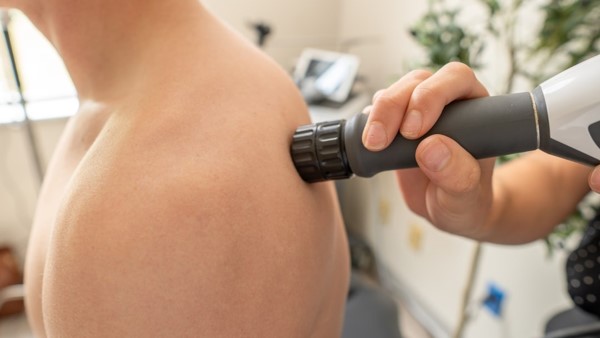
足上舞伶 楊立薇 Liwei(右)。圖:悅衡整合醫學診所提供
高能量雷射(HILT,High-Intensity Laser Therapy)近年在復健物理治療領域受到關注,主要原因是它作用的位置比表面更深,到達的是細胞層級的組織環境。這篇文章用 4 個核心機制,說清楚高能量雷射能介入什麼、不能替代什麼。
—
一、火舞表演後的頸部,不是「酸一下」這麼簡單 火舞表演的頸部負荷具有多層疊加的特性,長期排練下,頸後肌群深層疲勞、上斜方肌與提肩胛肌張力持續升高、枕下肌群緊繃,加上肩胛穩定不足,頸椎活動角度下降,導致組織的恢復速度跟不上消耗速度。
火舞表演的頸部狀態,跟一般重訓後的肌肉痠不太一樣。重訓後的肌肉痠,通常是代謝廢物累積加上微損傷;火舞的頸部壓力,更接近一種「低度持續張力,加上神經系統長時間維持高警戒」的複合狀態。
長期高強度演出型態下,常見的頸部問題大致包含:
頸後肌群深層疲勞,不是伸展就能完全解除
上斜方肌與提肩胛肌張力升高,影響頸椎自然活動弧度
枕下肌群緊繃,連帶影響頭部旋轉的精細控制
肩胛骨穩定不足,頸部反覆代償造成更多負荷
神經敏感度提高,微小的刺激被放大成更強烈的疼痛訊號
這種狀態需要從細胞層級的組織環境往上修。高能量雷射能介入的位置,不是取代表演者的訓練或伸展,而是協助把局部組織環境調整到比較適合修復的範圍,讓後續的徒手治療和動作訓練更有效率。
—
二、機制一:粒線體充電,讓細胞重新有能力工作 高能量雷射透過特定波長的光能,影響細胞內粒線體的細胞色素 C 氧化酶,進而參與 ATP(細胞能量單位)的合成過程,協助疲勞組織在細胞層級恢復能量代謝的效率(1)。
把粒線體想成廚房裡的瓦斯爐。平常爐火穩定,料理進行得順暢;但長期高強度排練之後,爐子的狀態就像悶燒過久加上燃氣壓力不穩,看起來還在運作,卻早就沒有足夠的火力了。高能量雷射的角色,不是替你強制點火,而是協助爐子找回穩定的燃燒節奏。
2023 年一項發表於 Mitochondrion 的研究指出,808 nm 近紅外光照射粒線體後,複合體 IV(細胞色素 C 氧化酶)的活性出現顯著增強,且光能吸收後會啟動一連串涉及 ATP 生成的訊號級聯(1)。研究者也指出,光子吸收到下游生物反應之間的完整機制,目前仍需要更多研究釐清。這代表高能量雷射的作用是真實的,但不是一個「照了馬上充滿電」的開關,而是協助細胞恢復工作狀態的環境調節工具。
對火舞表演者來說,這個機制的實際意義是:排練後的頸肩肌群,需要的不只是「放鬆」,也需要恢復細胞層級的能量代謝,才有辦法進行真正的組織修復。
研究發現,光生物調節(PBM)對細胞色素 C 氧化酶的影響,可能啟動涉及 ATP 生成與活性氧(ROS)調節的訊號通路,這一過程被認為是光生物調節發揮組織修復效果的核心起點;不過研究者也強調,此機制目前仍主要基於間接證據,有待進一步釐清。— Pope NJ & Denton ML(2023,Mitochondrion)
—
三、機制二:調節低度慢性發炎,讓組織不再悶燒 高能量雷射可透過調節局部發炎相關的細胞訊號,協助組織從低度持續性發炎的狀態,進入更適合修復的環境,而不是單純的「消炎」或壓制發炎反應。
發炎本身不是壞事。急性發炎是身體動員修復資源的正常保護機制。問題在於,當組織長期處於高張力、低恢復的循環,局部發炎反應可能進入一種「既沒有完全啟動修復,也無法安靜下來」的低度持續狀態。這時候,組織就像一鍋沒熄火的粥,一直在消耗,卻走不完正常的修復程序。
2022 年一項系統性回顧,彙整了 13 項針對慢性肌肉骨骼疼痛的 HILT 研究,其中 12 項顯示高能量雷射在減少疼痛、改善功能方面,效果優於安慰劑或一般對照介入(2)。研究者指出,HILT 的潛在機制之一包含對局部發炎反應的調節,但不同研究的照射參數差異較大,最佳療程設計仍需要更多標準化研究支持。
對火舞表演者來說,頸肩的慢性張力狀態往往伴隨低度發炎,只靠伸展或熱敷,效果是有限的。高能量雷射協助調整組織環境,讓後續的徒手治療和肌力訓練更容易產生效果。
—
四、機制三:降低神經敏感度,讓警報音量恢復正常 高能量雷射可能透過促進內生性止痛物質、降低周邊神經對痛覺刺激的敏感度,讓長期被放大的疼痛訊號逐漸平靜下來,適合處理頸肩「一直緊、一直痠、一直被放大」的狀態(3)。
慢性疼痛的運作邏輯跟急性疼痛不同。急性疼痛是警報系統正常運作,有危險立刻通知;慢性疼痛的問題,往往是警報的靈敏度被調得太高,連很小的刺激都觸發強烈的疼痛訊號。這就是為什麼很多表演者的頸部,在休息了一晚、伸展了半小時後,還是覺得哪裡怪怪的。頸部組織的恢復有時已經開始,但神經系統的警戒水準還沒跟著降下來。
2023 年發表於 Physiotherapy 的系統性回顧與統合分析,彙整 8 項 RCT 研究,發現高能量雷射對頸部疼痛強度的改善具有顯著效果,在頸椎屈曲、伸展與側屈的活動角度也有正面影響,整體證據品質為中等(3)。研究者建議將 HILT 定位為頸部疼痛的輔助性治療介入,而非單一療法。
降低神經敏感度,不代表「掩蓋疼痛」。更準確的說法是:讓身體的警報系統恢復到比較合理的靈敏度,讓表演者能夠更有效地接受後續的伸展、徒手治療與動作控制訓練。
—
五、機制四:作為復健組合的一環,效果遠大於單打獨鬥 高能量雷射最適合定位為「組織環境調節工具」,協助細胞能量恢復、降低發炎與神經敏感度,讓頸肩更容易銜接伸展、徒手治療與動作控制訓練,而不應被包裝成單次照射就能解決所有問題的萬能療法。
2024 年發表於 Lasers in Medical Science 的統合分析,彙整 20 項 RCT 研究,發現高能量雷射對頸部疼痛的減少效果達視覺類比量表 14.1 毫米,頸椎伸展角度改善 3.9 度,頸部失能指數下降 8.3%。研究者指出,HILT 在配合其他物理治療介入(尤其是治療性運動)時,效果最為理想(4)。
《黃帝內經·素問·舉痛論》有一個核心觀點:「勞則氣耗。」這不是叫人不要努力,而是在描述一個生理的現實:高強度的消耗,必然伴隨氣的損耗,修復是讓正氣重新積累的過程。如果消耗的速度持續超過恢復,身體的代償就會越來越深。
「勞則氣耗。」— 《黃帝內經·素問·舉痛論》。後世醫家據此觀點詮釋:長期高強度耗損之後,組織需要足夠的「聚氣空間」,系統性的恢復程序不能省略;過度消耗而缺乏對應修復,正氣難以復原,身體的自我調節能力也會逐步下降。
復健介入 主要作用 最適合的情境
高能量雷射(HILT)
調節細胞能量代謝、降低發炎與神經敏感度
慢性頸肩疲勞、反覆疼痛被放大的狀態
徒手治療
處理筋膜張力、改善關節活動受限
局部活動角度受限、特定方向受阻
治療性運動
重建頸肩穩定與肩胛控制
肌力不足、穩定性差、動作代償明顯
呼吸與睡眠恢復
降低交感神經過度興奮、支持整體恢復
演出後高張狀態、自律神經長期緊繃
動作技術調整
減少反覆代償的動作模式
長期因技術問題造成特定部位過度負荷
像火舞這種高強度表演,不只是在練技巧,也是在跟身體維持一段長期合約。高能量雷射能做的是協助把合約的恢復條款補齊,讓後續的訓練有更好的組織基礎可以承接。沒有任何一個工具,能單獨替代完整的恢復系統。
高能量雷射透過 4 個機制協助頸部疲勞修復:粒線體充電、調節發炎反應、降低神經敏感度、優化組織修復環境
研究支持 HILT 改善頸部疼痛強度與活動角度,但整體證據品質為中等,需保守解讀
最佳定位是「組織環境調節工具」,配合徒手治療與治療性運動效果最理想
HILT 不是單次照射就能解決所有問題的萬能療法,而是整體恢復計畫的一環
有頸部慢性疼痛或功能受限,建議尋求物理治療評估,由專業人員設計個人化介入計畫
本文摘要問答 Q1: 高能量雷射跟一般低能量雷射(LLLT)有什麼不同? 高能量雷射(HILT)與低能量雷射(LLLT)的主要差異在於功率和穿透深度。HILT 的功率通常在 1 瓦以上,部分設備可達數瓦到數十瓦,穿透深度更深,能夠影響較深層的肌肉和結締組織;LLLT 的功率較低,多用於表層組織的修復。兩者的作用機制都涉及光生物調節,但適用情境和治療效果不完全相同,需要由專業人員根據狀況選擇最合適的設備與參數。
Q2: 高能量雷射照幾次才會有感覺? 個體差異很大,跟你的狀況、疼痛持續時間和組織狀態都有關係。急性疼痛可能幾次就有感;慢性狀態通常需要多次療程搭配其他介入,才會看到明顯改變。別小看這一點:高能量雷射的作用是調整組織環境,不是即時止痛藥。期待單次「照完就好」,通常會失望。
Q3: 做高能量雷射治療安全嗎?有副作用嗎? 在合格的物理治療師操作下,高能量雷射的安全性整體良好。治療時通常有溫熱感,少數人可能出現輕微的短暫不適。需要注意的是,部分情況不適合使用(如患部有活躍性癌症、直接照射眼睛、懷孕、特定金屬植入物),治療前需要告知治療師完整的病史與用藥情況。
Q4: 只靠高能量雷射,不用其他治療,可以嗎? 從目前的研究來看,HILT 配合治療性運動或徒手治療的效果,明顯優於單獨使用。單靠雷射處理,像是只幫廚房的爐子找回溫度,但食材的準備和廚藝訓練還是要靠你自己。組織環境改善後,仍需要正確的運動訓練來重建穩定性與動作控制,恢復才算完整。
Q5: 頸部疲勞在家裡可以怎麼自我照顧? 幾個有根據的基本原則:避免長時間固定同一姿勢,每 30-40 分鐘起身動一動;睡眠時選擇支撐性合適的枕頭,讓頸椎維持自然弧度;練習讓呼吸放慢,有助於降低交感神經的興奮狀態;高強度排練後,輕柔的伸展和充足的睡眠都能協助初步恢復。如果疼痛持續超過兩週,或出現上肢放射感、麻木感,建議尋求專業評估,不要拖。
—
參考文獻
Pope NJ, Denton ML. (2023). Differential effects of 808-nm light on electron transport chain enzymes in isolated mitochondria: Implications for photobiomodulation initiation. Mitochondrion, 68, 1–9. https://pubmed.ncbi.nlm.nih.gov/36371074/
Starzec-Proserpio M, et al. (2022). High-Intensity Laser Therapy (HILT) as an Emerging Treatment for Vulvodynia and Chronic Musculoskeletal Pain Disorders: A Systematic Review of Treatment Efficacy. Journal of Clinical Medicine, 11(13), 3866. https://pubmed.ncbi.nlm.nih.gov/35806984/
Xie YH, et al. (2023). The effectiveness of high-intensity laser therapy in individuals with neck pain: a systematic review and meta-analysis. Physiotherapy, 121, 136–148. https://pubmed.ncbi.nlm.nih.gov/37812850/
de la Barra Ortiz HA, Arias M, Liebano RE. (2024). A systematic review and meta-analysis of randomized controlled trials on the effectiveness of high-intensity laser therapy in the management of neck pain. Lasers in Medical Science, 39(1), 136. https://pubmed.ncbi.nlm.nih.gov/38709332/
本文作者:悅衡整合醫學診所|王凱平 醫師
總編輯:草本上膳醫廚-黃子彥
編輯:GCM上醫預防醫學發展協會 數位編輯部
免責聲明:本文所提供之信息僅供參考,並非醫療建議,無特定商業合作關係,亦無針對特定商品進行推薦。在進行任何飲食或健康改變前,請先咨詢專業醫師或營養師。