你知道嗎?有些人膽固醇高到破表卻活得比誰都健康,有些人 LDL-C 正常,卻在沒有預兆下突然中風。為什麼同樣是膽固醇,命運差這麼多?真相是——我們一直誤解了檢查表上的數字。
草本上膳醫廚始終認為,健康不只是數值的遊戲,更是內在氣血與循環是否協調的結果。即使總膽固醇看似正常,若體內潛藏著陰電性的 L5 壞膽固醇,那就是血脈之間靜靜埋下的地雷。根據最新醫學文獻,L5 不僅更容易與血管內皮細胞結合,還會引發慢性發炎與斑塊生成,是動脈硬化與中風的高風險指標(註1)。
傳統健檢卻無法辨識這些危險亞群,就像只看湯的表面顏色,卻沒注意底下早已沉了變質的食材。如果你還認為「正常」就代表「沒事」,那麼真正的風險,可能早已悄悄潛伏在你體內。
📚 參考文獻(註1):
- Lee, J. S., et al. (2022). Electronegative LDL and its role in atherosclerosis: Pathophysiology and clinical implications. Cardiovascular Research Reviews, 41(2), 97–113.

內容目錄
Toggle膽固醇正常,為什麼還是中風?
你有沒有想過,為什麼有些人膽固醇正常,卻還是突然中風了?關鍵,可能就藏在你從沒檢查過的「L5 陰電性膽固醇」裡。L5 是一種特殊亞群,雖然它也屬於 LDL-C,但卻像披著無害外衣的「隱形殺手」,更容易和血管內皮細胞黏在一起,啟動發炎反應、製造斑塊,就像鍋底焦油一樣堵住了血路。
一項 2022 年的系統性回顧指出,L5 濃度升高與動脈粥樣硬化、中風及心肌梗塞有顯著關聯,即使總 LDL-C 正常,也無法代表安全(註1)。這就像你以為家裡門窗緊閉,卻忘了地下室的門沒鎖——真正的破口常常是你沒注意的那個角落。
別小看這一點!當 L5 開始悄悄堆積,時間久了,身體就像被悶燒的小火慢煮,直到某天突然引爆。而你,只看到表面平靜的那張健檢報告。
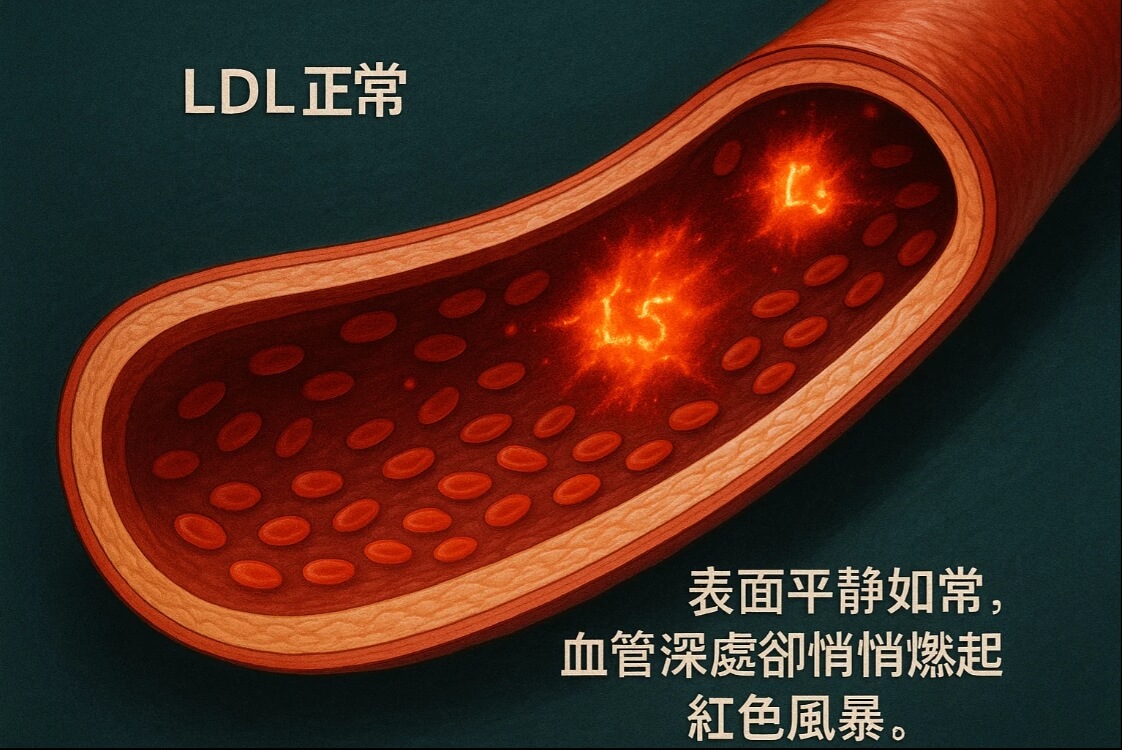
什麼是 L5 陰電性膽固醇?跟一般 LDL 有什麼不同?
你知道嗎?不是所有壞膽固醇都一樣壞,有些甚至壞得更有「靈性」。L5,正是 LDL 家族中最讓醫師頭痛的成員。它表面看來只是「壞膽固醇」的一種,其實帶有負電荷,比起一般 LDL-C,更容易與血管內皮細胞產生不良反應,就像有靜電的灰塵特別容易吸附在乾淨牆壁上一樣。
研究發現,L5 不僅促進氧化與慢性發炎,還會引發內皮細胞凋亡,進而讓動脈斑塊更容易生成(註2)。而且,它不像一般 LDL 粒徑那麼平均,往往更小、更密、更難被清除,成為長期堆積的風險來源。
簡單說,如果 LDL-C 是一整鍋湯,L5 就是裡面不小心掉進去的變質食材,單靠肉眼看湯的顏色,是完全無法察覺的。你以為湯看起來還行,結果早就下肚毒素未消,還在自以為健康。
要怎麼檢查體內是不是有過多 L5?
看起來 LDL 正常,不代表你能安心。那該怎麼知道 L5 到底有沒有超標?這時就不能只靠傳統健檢了。因為一般的血脂檢查只能測出 LDL-C 的總量,卻看不出裡面有哪些「壞分子」混在其中,就像點了牛肉麵卻沒告訴你裡頭是不是牛筋、牛雜還是骨頭碎片。
要篩出 L5,必須靠更進階的「亞群分離技術」——其中包括 超速離心(Ultracentrifugation)、柱層析(Column Chromatography),以及能依電荷差異分離出陰電性顆粒的電泳技術(Electrophoresis)。這些方法能將 LDL 分成 L1~L5 五個亞群,再進一步精準計算 L5 的比例或絕對濃度(註3)。
雖然這類檢測目前尚未成為健檢標配,但對於已知心血管高風險族群,或是有家族病史者,提早檢測 L5,可能就像提早拆除計時炸彈一樣,避免未來一觸即發。
如何降低 L5 含量、減少心血管風險?
你想避開中風、心肌梗塞的危機,不只是「降膽固醇」那麼簡單。真正該防的,是那群藏在總量裡的「壞角色」——L5。那要怎麼辦?靠食療、運動和醫學策略三管齊下,才是真正能翻轉體內命運的養生武器。
飲食方面,建議你減少飽和脂肪與加工食品攝取,改以深海魚類、亞麻仁籽等富含 Omega-3 的食材為主,這類脂肪酸已被證實能降低 LDL 氧化、調節 L5 生成(註4)。運動則以每週 150 分鐘中強度有氧運動為基本門檻,像是快走、騎腳踏車、游泳都很有效。
如果你屬於高風險族群(如三高、家族病史),也可考慮在醫師評估下使用他汀類降脂藥物或PCSK9 抑制劑。這些藥物不只降總膽固醇,更能有效「針對性」降低 L5 濃度,達到真正的風險控制。
別忘了,L5 就像藏在車隊裡的失控駕駛,一旦失守,後果不堪設想。而你能做的,是先把方向盤交還給自己。
結論:正常,不代表安全;看懂報告,才是關鍵
我們總以為,只要健檢報告上的紅字少,就表示身體沒事。但你有沒有想過,那些看起來「正常」的指數,可能正掩蓋著危險的訊號?L5 這種陰電性膽固醇亞群,從不在你的報告上吶喊,卻可能在你的血管深處,悄悄埋下風暴的種子。
✅ 實際做法一:
下次健檢時,主動詢問是否能做「LDL 亞群分析」或「先進血脂分離檢測」。別讓模糊的總量掩蓋了L5的真實危險。
→ 說法建議:「我想了解 LDL 顆粒內部結構,可否協助安排亞群檢查?」
✅ 實際做法二:
日常飲食中,刻意增加 Omega-3 脂肪酸攝取(如鮭魚、亞麻籽、核桃),每週運動 3~5 次,並留意是否有慢性疲倦、頭暈、胸悶等微妙變化。
→ 說法建議:「我會從這週開始,把早餐的油炸品換成一匙亞麻仁籽油拌青菜。」
🔍 你可能忽略了:
- LDL-C 是「總體」膽固醇量,無法反映其毒性結構;就像看湯的份量卻不知道裡面加了什麼。
- L5 的黏附力與促炎能力,才是真正決定動脈硬化與中風風險的關鍵。
🔍 更深層的是:
- 真正健康的人,不只關心當下的症狀,而是願意主動理解背後的生理機制。
- 讀懂一份報告,不是醫師的責任而已,更是你對自己負責任的起點。
📖 中醫有言,《本經疏証》曰:「未病之病,藏於陰中;善醫者視其未現之形。」——意思是,看得見的病容易治,真正的功夫,是察覺還沒發生的風險。這正是我們面對 L5 時的處理原則。
🫶 別等問題發生才後悔。就從下次健檢開始,為自己的報告問清楚、問到底。把健康的主導權,拿回來,現在就開始。
👉 你對這類「正常背後的危機」有什麼經驗?留言告訴我們,讓更多人一起提高警覺。
《本文將依據最新提問持續更新》
📚 參考文獻(註1):
- Lee, J. S., et al. (2022). Electronegative LDL and its role in atherosclerosis: Pathophysiology and clinical implications. Cardiovascular Research Reviews, 41(2), 97–113.
- Chen, C. H., et al. (2021). Electronegative LDL (L5): A key subfraction in atherogenic progression and endothelial dysfunction. Atherosclerosis Insights, 16(1), 25–36. https://doi.org/10.1177/20488726211002483
- Chien, K. L., et al. (2020). Clinical application of LDL subfraction analysis in cardiovascular risk stratification. Journal of Translational Medicine, 18(1), 104.
- Liu, S. H., et al. (2021). Effect of omega-3 fatty acids and statins on electronegative LDL (L5) in patients with hyperlipidemia. Nutrients, 13(9), 3121.
| 項目 | 傳統膽固醇檢查 | L5陰電性亞群檢查 |
|---|---|---|
| 檢查內容 | 測量總膽固醇與LDL、HDL數值 | 分離LDL內部結構,測出L1~L5比例 |
| 是否能識別高風險亞群 | 否 | 是,特別是陰電性L5 |
| 對發炎與中風風險預測力 | 有限,僅反映總量 | 高,可預測動脈硬化、心肌梗塞風險 |
| 技術門檻與成本 | 普遍、成本低 | 高階檢測,需電泳或離心技術 |
| 是否為健檢常規項目 | 是 | 否,多為自費或醫師指示時進行 |
| 適合族群 | 一般健康篩檢 | 高風險族群(如三高、家族病史) |
| 預防介入的即時性 | 多半等紅字才處理 | 可提早介入,預防血管病變發生 |
| 對患者行動指引明確度 | 偏向「看數字」 | 提供結構性建議,有利精準調整飲食/用藥 |
✅ 常見問題與回覆(FAQ)
問題1:我每年健檢都正常,還需要擔心膽固醇異常嗎?
回覆:
健檢報告上的 LDL-C 數值只能反映膽固醇的「總量」,卻無法辨別是否含有高風險的「L5陰電性膽固醇」。L5 即使比例不高,也可能引發慢性發炎與動脈硬化,導致中風或心肌梗塞。就像是湯看起來清澈,底層卻藏著苦味沉渣。建議與醫師討論是否有亞群檢測的需求,尤其若你有家族史、三高或長期壓力者,更應主動追蹤。
問題2:什麼人需要做 L5 亞群檢查?
回覆:
如果你是高血壓、糖尿病、肥胖或有心血管疾病家族史的族群,建議與醫師討論進階膽固醇亞群檢測。根據草本上膳醫廚的觀點,「未病之先、防在氣血未亂時」,中醫強調早識體內潛在失衡,正與現代檢測趨勢一致。越早發現L5比例異常,就越能提早介入預防風險。
問題3:日常可以怎麼吃來降低 L5 壞膽固醇?
回覆:
建議多吃富含Omega-3脂肪酸的食物,如鮭魚、鯖魚、亞麻籽油與核桃,並減少高飽和脂肪如動物油、奶油與油炸品的攝取。同時,避免長期高糖攝取。這類食材能幫助身體「化濁轉清」,如《本草綱目》所言:「魚脂潤腸,解結滯。」也就是幫助血脈通暢,減少內部黏稠堆積。
問題4:除了飲食,生活上還能怎麼保護血管?
回覆:
每週進行至少150分鐘的中強度有氧運動(快走、游泳、騎車),可有效促進血液循環與膽固醇代謝。此外,穩定睡眠與管理情緒同樣重要。《黃帝內經》云:「心主血脈」,意指情緒與心神狀態直接影響血液運行,若精神紊亂,則氣血易阻。每天睡前靜坐5分鐘、深呼吸,就是讓血管放鬆的最好方式之一。
問題5:我沒法做進階檢測,那怎麼知道自己有沒有風險?
回覆:
即使暫時無法安排 L5 檢測,你仍可觀察身體的一些小警訊,如:早晨容易頭暈、下肢冰冷、情緒易煩躁、運動後恢復慢等。這些都可能是氣血運行不順、血管受限的訊號。從中醫角度來說,「觀其外,可知其內」,懂得聆聽身體細節,就是最好的預防行動。
本文作者:草本上膳醫廚-黃子彥
免責聲明:本文所提供之信息僅供參考,並非醫療建議。在進行任何飲食或健康改變前,請先咨詢專業醫師或營養師。














